Definizione
Classificazione
- SEMPLICE: presenza di aria nello spazio pleurico a seguito di un trauma chiuso o penetrante. Si determina un accumulo graduale d’aria e un aumento della pressione nello spazio pleurico, con conseguente collasso parziale o completo del polmone. A seconda del quadro radiologico si classifica la lesione in :

- APERTO: una ferita penetrante del torace (con arma da fuoco, da taglio o altro) determina l’interruzione della parete toracica. In questa condizione, si crea immediatamente un equilibrio tra pressione intratoracica e pressione atmosferica e anche l’efficacia della ventilazione viene compromessa (con conseguente ipossia e ipercapnia). Il Trattamento in urgenza consiste nella medicazione a tre lembi, che permette nella fase inspiratoria di impedire all’aria l’ingresso nella cavità toracica e nella fase espiratoria consente all’aria di uscire dalla cavità pleurica
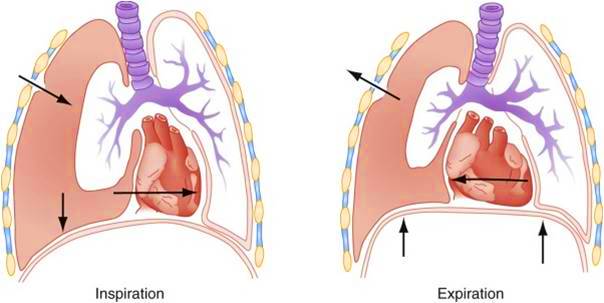
- IPERTESO. Rappresenta l’aspetto più drammatico a cui un PNX semplice può evolvere.
Fisiopatologia
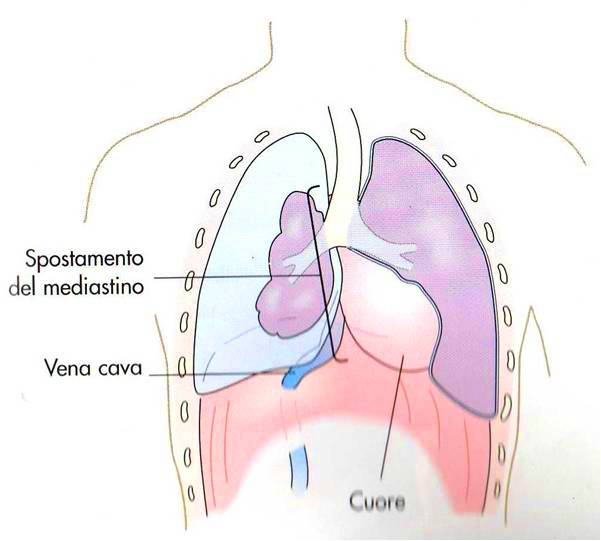
Si sviluppa, così, una compromissione della normale emodinamica causata da una riduzione del normale ritorno venoso e dalla relativa riduzione della gittata cardiaca (compensata inizialmente dalla presenza di tachicardia). Tali modifiche portano alla rapida insorgenza di ipossia, acidosi e shock.
Clinica
- Stato Ansioso (pazienti agitati , confusi)
- Asimmetria Toracica
- Dolore toracico (segno di trauma toracico)
- Fame d’aria con polipnea ( atti respiratori maggiori di 29 al minuto)
- Saturazione di O2 minore del 90 % con FiO2 = 1 (ipossia severa)
- Distress respiratorio
- Enfisema sottocutaneo (presenza di aria sottocutanea, segno di PNX iperteso)
- Tachicardia (segno di compenso)
- Ipotensione (difficoltoso ritorno venoso)
- Deviazione Tracheale (è un segno tardivo!!)
- Assenza del Murmure Vescicolare (permette anche di poter fare diagnosi differenziale con il tamponamento cardiaco; nel PNX iperteso vi è iperfonesi alla percussione e assenza di murmure vescicolare sull’emitorace colpito)
- Turgore delle vene del collo (potrebbe non essere presente se il paziente ha perso una notevole quantità di sangue!!)
- Cianosi (manifestazione tardiva di ipossia,potrebbe essere difficile da rilevare in ambienti poco illuminati, difficoltà in presenza di sangue,colore della pelle )
Molti di questi segni citati potrebbero essere non presenti o difficili da rilevare sul campo (ad esempio in ambiente extraospedaliero) oppure potrebbero essere non correlati con il grado di PNX
Un altro modo per porre un sospetto di PNX iperteso è la possibilità di utilizzare per la valutazione del respiro l’acronimo OPACS suggerito dalle linee guida PTC IRC/ERC(specie in ambiente extraospedaliero):
Diagnosi
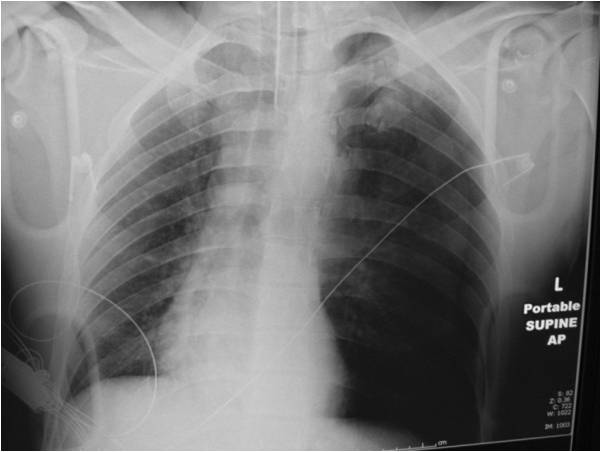
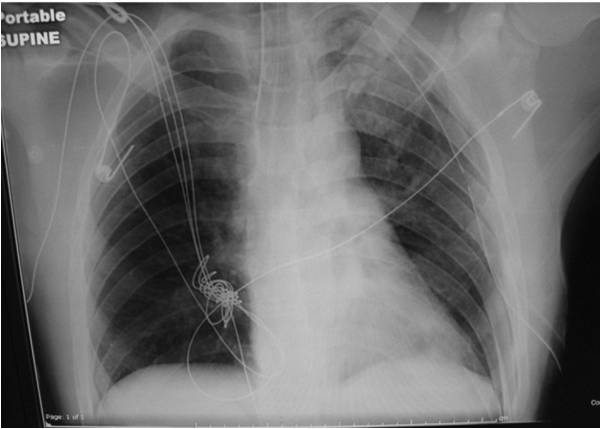
Oggi giorno sta divenendo di utilità diagnostica nei pazienti traumatizzati, specie in ambiente extraospedaliero, l’utilizzo dell’ecografia . Studi hanno, infatti, dimostrato che l’ecoFAST ha una sensibilità maggiore per evidenziare un PNX rispetto alla radiografia tradizionale. Tra le metodiche di radiodiagnostica ricordiamo anche che la TC può essere indicata nello studio di un PNX, ma non è raccomandata come diagnostica primaria di studio di in un pneumotorace.
Trattamento
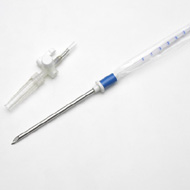
Decompressione con ago
Tecnica di decompressione:
- Si utilizza un ago cannula di almeno 5 cm e di sezione di almeno 14 – 16 Gauge.
- L’ago viene fatto penetrare nel 2° spazio intercostale lungo la linea emiclaveare , in quanto in questa zona non sono presenti strutture importanti che possono essere lesionate dall’inserimento dell’ago.
- Subito dopo l’inserimento dell’ago vi sarà fuoriuscita di aria sotto pressione (udibile) che sta ad indicare la detensione della pressione intratoracica.
- Una valvola unidirezionale dovrà essere inserita sull’ago permettendo all’aria di uscire dalla cavità toracica,impedendo il suo rientro;questa valvola può essere facilmente creata tagliando un dito di guanto,e facendo passare l’ago cannula per tutta la lunghezza del dito del guanto e bucare la punta (naturalmente fissando il tutto con del cerotto).
- Un sistema a valvola unidirezionale attualmente in commercio è la valvola di Heimilich,è un sistema più sicuro e di facile utilizzo.
- Il flusso d’aria si arresta e non si assiste ad un miglioramento dei parametri vitali, è necessario riposizionare l’ago fino ad ottenere un nuovo flusso d’aria in uscita.
Drenaggio Toracico:


| Fonte: http://www.medicinadurgenza.org – Dr.Nicola Dargenio |