Scenario
Un uomo di 55 anni arriva in ambulanza con distress respiratorio. I paramedici hanno tentato di posare una linea endovenosa, ma il paziente è alterato e si è strappato la canula. I paramedici sono riusciti a erogare ossigeno al paziente con una maschera NRB. I parametri vitali registrati sono i seguenti:
FC: 132, Pressione: 71/38, FR: 35, O2 Sat: 83%
Una ecografia veloce rivela numerose linee B in entrambi i campi polmonari e la funzione ventricolare sinistra marcatamente depressa. Sulla base della valutazione rapida, si determina che il paziente è in stato di shock cardiogeno. Conoscete il trattamento di insufficienza cardiaca scompensata acuta (ADHF), ma sono chiare le priorità di gestione e trattamenti appropriati in shock cardiogeno.
Alcune informazioni
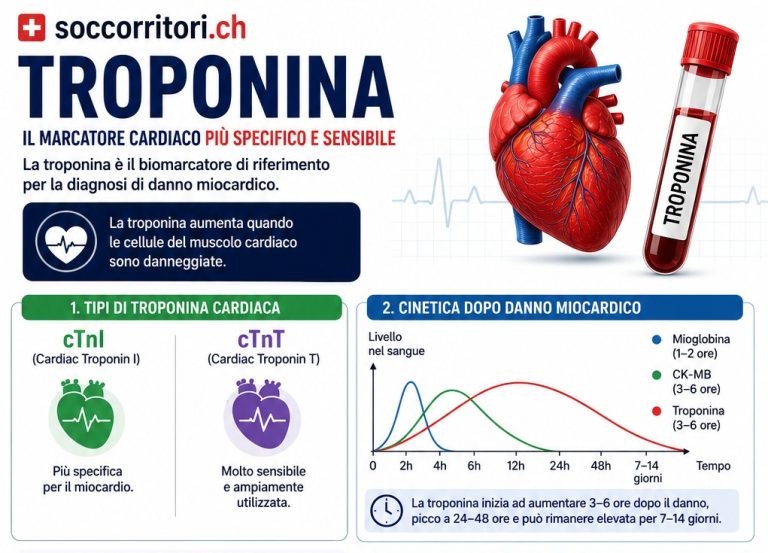
Lo shock cardiogeno si sviluppa quando c’è ipoperfusione tessutale che è principalmente attribuibile a danni al cuore. La letteratura cardiologia concentra criteri diagnostici su una bassa pressione arteriosa sistolica (SBP) <90 mm Hg o una diminuzione della pressione arteriosa media (MAP) di> 30 mm Hg (Gowda 2008). E ‘più importante, però, cercare le prove di ipoperfusione. Nella fase acuta, questo in genere si manifesta come un cambiamento dello stato mentale (letargia, diminuzione della reattività, agitazione ecc).
Sebbene lo shock cardiogeno non è comune, lo fa complicare il 7-10% dei pazienti con STEMI e il 3% di NSTEMIs. Inoltre, la mortalità è superiore al 50% (Goldberg 1999). Mentre l’infarto miocardico acuto (IMA) è la principale causa di shock cardiogeno, altre considerazioni diagnostiche devono sempre essere tenute presenti. Queste includono la malattia valvolare cardiaca (opuscolo particolare mazzafrusto), miocardite, contusione miocardica, e cardiomiopatie.
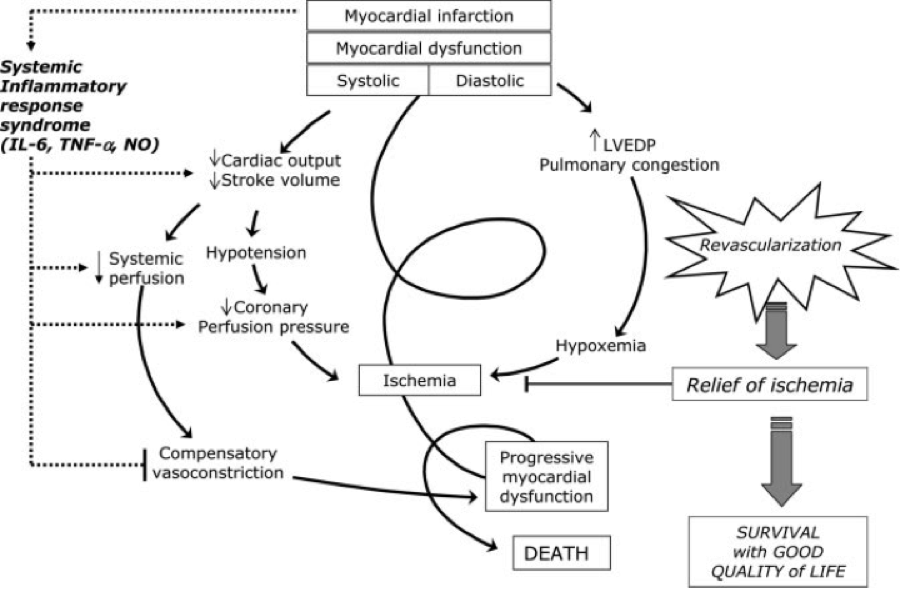
Nello shock cardiogeno indotto da infarto miocardico acuto (IMA), la fisiopatologia è semplice. Un IMA porta a disfunzione ventricolare sinistra che porta alla ipoperfusione. L’ ipoperfusione provoca successivamente un attivazione neuro-ormonale (come in un collasso cardiaco decompensato acuto ADHF) con conseguente aumento del precarico e del postcarico. Quando questo stress è localizzato nel ventricolo sinistro, non è più in grado di superare il post-carico elevato e la gittata cardiaca diminuisce, questo porta al peggioramento dell’ ipoperfusione e acidosi. Questo processo crea un circolo vizioso (vedi immagine sotto). Ci concentreremo sulla discussione della gestione dello shock cardiogeno IMA-indotto.
Trattamento immediato
Inizia con quello che sai: ABC, IV, O 2, Monitor cardiaco e ultrasuoni.
I pazienti con shock cardiogeno avranno grave distress respiratorio. A differenza dei pazienti con scompenso cardiaco acuto, spesso non tollerano la ventilazione a pressione positiva non invasiva (NIV) e necessiteranno di un intubazione d’emergenza. Purtroppo, questi pazienti sono difficili da intubare hanno tutti e tre gli “Hop Killers” (ipotensione, ipossia e acidosi), come discusso da Scott Weingart. La strategia di intubazione per questi pazienti non è lo scopo di questo post . Le priorità sono massimizzare l’emodinamica, preintubazione (piccolo bolo liquido, vaso pressori) e preossigenazione così come l’ossigenazione durante l’intubazione (NO DESAT ).
Fondamentale per è avere un ECG a 12 derivazioni, mentre ABC vengono garantiti. L’IMA non solo rappresenta la principale causa di shock cardiogeno, ma rappresenta anche una delle eziologie risolvibili. Questi pazienti di solito non avranno piccoli IMA. In genere hanno grandi STEMI anteriori e anche se inferiore lo STEMI avrà estensione nel RV comune. Non dimenticate di guardare da vicino l’innalzamento di AVR, che rappresenta un arteriopatia dell’arteria coronaria sinistra (LMCA) o discendente anteriore sinistra (LAD).
Una volta che lo STEMI è identificato, è necessario allertare la squadra cateterismo immediatamente.
L’ apertura del vaso sarà l’intervento che molto probabilmente salverà la vita del paziente.
Purtroppo i trombolitici non sono molto efficaci in STEMI con shock cardiogeno. Questi pazienti hanno una forte resistenza trombolitica,probabilmente secondaria a bassa pressione diastolica e quindi a bassa pressione di riempimento delle arterie coronarie), così come l’acidosi.
Il sistema di registrazione degli SHOCK ha dimostrato che i trombolitici hanno cambiato in modo significativo la mortalità (Hochman 1995).
E gli ultrasuoni? Anche se può sembrare facile da diagnosticare un paziente con shock cardiogeno, molti altri stati di shock possono sembrare inquietantemente simile. Shock settico, embolia polmonare massiva, tamponamento cardiaco, pneumotorace, e grave asma o BPCO esacerbazione tutti possono mimare uno shock cardiogeno. L’ecografia può rapidamente distinguere queste patologie. Il protocollo BLU Lichtenstein è una lettura obbligata per utilizzare l’ultrasuono in questo caso. L’utrasuono portatile può essere utilizzata per cercare una piccola anomalia, che sarebbe uno stimolo per ottenere aiuto dalla chirurgia cardiotoracica, invece di cardiologia.
Gestione medica
Concomitante alla gestione delle vie aeree, la respirazione e ottenuto un ECG per aiutarci con la diagnosi, dobbiamo affrontare i problemi circolatori.
Migliorare la perfusione dei vasi cerebrali e coronarici è importante. Somministra farmaci vasoattivi. La soluzione ottimale sarebbe quella di aumentare la perfusione di coronarica, avendo effetti minimi sulla frequenza cardiaca, diminuzione della post-carico e diminuzione della domanda di ossigeno del miocardio, migliorando pressione della perfusione cerebrale.
Purtroppo, non esiste tale agente.
L’istinto di molti medici è quello di sommistrare un inotropi come la dobutamina. Tuttavia, deve essere usata molta cautela.
La Dobutamina è beta-1 e beta-2 agonista, questo può aumentare la gittata cardiaca, ma anche causare vasodilatazione.
L’equilibrio tra aumento della produzione e la vasodilatazione periferica conduce all’insegnamento classico che un terzo dei pazienti avrà una diminuzione della pressione sanguigna, un terzo non avrà alcun cambiamento della pressione sanguigna e un terzo avrà un aumento della pressione sanguigna. Purtroppo, non c’è buon modo per predire che risposta avranno i pazienti.
Questo può essere combattuto avviando un vasopressorio prima e poi aggiungendo l’inotropo quando la pressione sanguigna è diventata relativamente stabile (obiettivo un MAP (pressione arteriosa media) = 65 mm Hg). Non c’è vasopressore ottimale per questa indicazione. L’ACC / AHA raccomanda quanto segue (Overgaard 2008):
Pressione sistolica 70-100 (senza segni di shock) |
Inizia dobutamina |
SBP 70-100 (con segni di shock) |
Inizia dopamina |
SBP <70 |
Inizia noradrenalina |
Tuttavia, uno studio randomizzato di pazienti (RCT) con shock indifferenziato ha dimostrato che la noradrenalina era superiore alla dopamina in particolare nel sottogruppo di pazienti con shock cardiogeno (De Backer 2010).
Anche se si consiglia di somministrare la noradrenalina attraverso una linea centrale, è possibile somministrarla temporaneamente su una buona linea periferica, mentre viene posata una linea. L’ Epinefrina (adrenalina) è un’opzione alternativa valida, può aumentare la contrattilità cardiaca e aumentare MAP.
C’è un ruolo per il palloncino pompa intra-aortico (IABP) in questi pazienti? In teoria, il posizionamento IABP hanno un senso. Si dovrebbe aumentare l’offerta di ossigeno al miocardio, aumentando la perfusione coronarica e diminuire la richiesta di ossigeno del miocardio. Il più grande studio di IABP in shock cardiogeno è stato pubblicato nel NEJM nel 2012 In questo studio prospettico, randomizzato, gli autori non hanno dimostrato beneficio sulla mortalità per posizionamento del IABS (Thiele 2012). Questo studio aveva molti difetti, ma contesta i potenziali benefici del posizionamento dello IABP.
Tornando al paziente …
Durante la preparazione per l’intubazione, al il paziente viene somministrata una dose di ketamina e eseguita NIV, infuso un bolo di 500 cc di liquidi e somministrato 5 mcg di noradrenalina attraverso una linea intraossea.
L’ ECG a 12 derivazioni ha dimostrato una grande STEMI anteriore e il laboratorio di emodinamica è stato attivato. Purtroppo, stanno trattando un altro paziente e ci hanno informato che ci sarebbe stato un ritardo. La pressione sanguigna è leggermente migliorata a 85/43 e la Sat 02 e salita al 88%.
Il paziente viene intubato con successo e noradrenalina è stata sommistrata. Viene ripetuta l’ ECHO che ha continuato a mostrare una funzione ventricolare sinistra depressa e viene somministrata anche della dobutamina. Cardiologia prende a carico il paziente per una cateterizzazione cardiaca e ha trova un occlusione 100% dell’arteria discendente sinistra (LAD), al paziente viene posato uno IABS e trasferito in un centro di riabilitazione 2 settimane più tardi.
Cosa portare a casa?
- Inizia con quello che sai: ABC, IV / IO, O 2, Monitor, ECG a 12 derivazioni, e Ultrasuoni.
- Cercare un STEMI e attivare il laboratorio di emodinamica il più rapidamente possibile.
- Correggere ipotensione ed ipossia
- Somministrare vasopressori (noradrenalina o epinefrina) e cercare di raggiungere una MAP di 65 mm Hg. Quindi prendere in considerazione l’aggiunta di un inotropi (dobutamina).
| Fonte: www.emdocs.net/ – Anand Swaminathan |
| Traduzione: Matteo Poggiali |