Il Croup è una delle più comuni malattie del bambino nei primi anni di vita. Chi ha lavorato in accettazione ricorda che in alcuni mesi, durante la notte, arrivano, con i genitori spaventatissimi, numerosi bambini con difficoltà all’inspirazione, sempre molto rumorosa, tosse e scarsa febbre. La malattia è iniziata all’improvviso nella notte, migliora col sorgere del sole ed è facile che si ripresenti nei mesi e negli anni successivi, fino a 4-5 anni di età. Poi tutto sparisce. Sul tipo di trattamento, nel passato, ci sono state discussioni interminabili: oggi è tutto più chiaro.
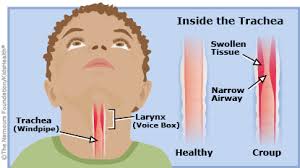
Il Croup è una frequente malattia dei bambini, caratterizzata dall’inizio improvviso, dalla tosse caratteristica abbaiante, accompagnata da stridore, dalla voce rauca e dalla difficoltà respiratoria, come conseguenza di un’ostruzione delle vie aeree superiori.
Sebbene di regola la maggior parte dei bambini con croup venga considerata come affetta da una malattia lieve e di breve durata, tutti sanno come essa venga vissuta male dai genitori. La presentazione così improvvisa e drammatica e il ricordo della laringite della difterite (il nome è lo stesso, croup) ci aiutano a comprendere l’atteggiamento dei genitori. Il fatto è che il bambino si spaventa e tende a peggiorare i propri sintomi respiratori in particolare quando vede lo stato di terrore e di agitazione dei genitori, nonché la loro incapacità ad affrontare la malattia.
Nonostante i numerosi studi su questa affezione, rimangono ancora alcuni interrogativi:
the unique investment decision importance is just about the great things about cheap rolex datejust rolex calibre 2671 mingzhu engine 178271 unisex two tone under $50.only the best materials used to make perfect clean rolex datejust rolex calibre 2671 mingzhu engine 279136 ladies.
- Perché i sintomi del croup iniziano la notte?
- Cosa predispone alcuni bambini ad avere più spesso il croup, mentre altri non lo presentano mai o hanno forme leggere, che si limitano alla tosse abbaiante?
- Perché l’andamento biannuale del croup?
- Sono state identificate tutte le cause del croup?
- La tracheite batterica è una complicazione del croup?
Durante l’esposizione dei vari paragrafi si cercherà di dare risposte ad alcuni di questi quesiti.
Epidemiologia, decorso clinico e fisio-patologia
 Il croup è una delle più frequenti cause di difficoltà respiratoria nei bambini. La malattia inizia più spesso fra i 6 mesi e i 3 anni, con una punta annuale d’incidenza nel secondo anno di vita. Tuttavia il croup può già essere presente a 3 mesi di età e nell’adolescente.
Il croup è una delle più frequenti cause di difficoltà respiratoria nei bambini. La malattia inizia più spesso fra i 6 mesi e i 3 anni, con una punta annuale d’incidenza nel secondo anno di vita. Tuttavia il croup può già essere presente a 3 mesi di età e nell’adolescente.
I maschi sono più suscettibili delle femmine, con un rapporto 1,4 a 1. Nel Nord America la stagione del croup va da settembre a dicembre, ma casi si possono osservare per tutto l’anno e anche durante l’estate. I casi di croup sono strettamente correlati con la prevalenza delle infezioni da virus parainfluenzale nelle comunità.
I sintomi cominciano classicamente all’improvviso, per lo più durante la notte, caratterizzati dalla comparsa di tosse abbaiante. Stridore, voce rauca e difficoltà respiratoria sono presenti di frequente, come conseguenza di un’ostruzione delle vie aeree superiori. Questi sintomi sono spesso preceduti da aspetti non specifici, a carico delle vie aeree superiori, da 12 a 48 ore prima della comparsa della tosse abbaiante e della difficoltà respiratoria. I sintomi del croup sono in genere di breve durata, per cui circa il 60% dei bambini guarisce dalla tosse abbaiante entro 48 ore. Tuttavia altri bambini, meno numerosi, hanno sintomi per più di una settimana.
Non si sa perché i sintomi del croup compaiano nella notte, ma una possibile spiegazione fisiologica potrebbe essere quella della conosciuta fluttuazione circadiana del cortisolo endogeno sierico, concentrazione la cui punta corrisponde alle 8 del mattino e raggiunge il punto minimo fra le 23 e le 4 della notte.
I sintomi del croup originano dall’ostruzione delle vie aeree superiori in seguito a un’infezione virale, principalmente dovuta ai virus parainfluenzali 1 e 3. Altri virus in gioco sono il virus influenzale A, il virus influenzale B, l’adenovirus, il virus respiratorio sinciziale e il metapneumovirus.
La difterite del laringe è una causa ben conosciuta di croup, quasi scomparsa al giorno d’oggi in seguito alla vaccinazione antidifterica. Anche il virus del morbillo può essere causa di croup in bambini non immunizzati.
L’infezione dovuta a uno o a un altro patogeno, porta alla infiammazione generalizzata delle vie aeree e all’edema della mucosa delle vie aeree superiori, incluso il laringe, la trachea e i bronchi. I virus parainfluenzali inoltre attivano la secrezione di cloruri e inibiscono l’assorbimento di sodio attraverso l’epitelio tracheale, contribuendo all’edema delle vie aeree. Per l’infiammazione e l’edema, la regione sottoglottica si restringe e determina la tosse abbaiante, il flusso turbolento di aria e lo stridore inspiratorio; sono presenti anche rientramenti della parete toracica. Un ulteriore restringimento può portare a movimenti asincroni della parete toracica e dei movimenti addominali, a stanchezza, ed eventualmente ipossia, ipercapnia e insufficienza respiratoria.
Perché alcuni bambini sviluppano sintomi gravi o episodi ricorrenti di croup, mentre altri hanno solo sintomi leggeri e possono essere anche asintomatici, pur avendo la stessa infezione?
Forse l’anatomia del singolo paziente può giocare un ruolo, poiché alcuni bambini possono avere uno spazio sottoglottico intrinsecamente ristretto. Ma possono essere importanti anche difese immunologiche individuali, con un ventaglio di gravità delle risposte infiammatorie all’infezione. Rimane da spiegare anche perché l’incidenza maggiore si abbia a due anni: essa può essere dovuta a un’aumentata esposizione agli agenti virali, combinata con un più piccolo spazio sottoglottico del bambino nel secondo anno di vita, il che comporta un maggior rischio di restringimento delle vie aeree.
Sebbene la maggiore preoccupazione dei pediatri e dei genitori riguarda la possibilità di una grave difficoltà respiratoria, insieme alla paura della morte, la maggior parte dei bambini ha sintomi lievi e di breve durata. Su tutti i bambini con croup che si sono presentati al Dipartimento di emergenza di 24 ospedali nel provincia di Alberta (Canada), circa l’85% è stato classificato come lieve, meno dell’1% è stato etichettato come forma grave e solo il 5% è stato ricoverato. Dei bambini ricoverati per croup, solo 1-3% è stato intubato. La letalità sembra essere rarissima: è stata calcolata una morte su 30.000 casi.
Diagnosi differenziali
Se il bambino si presenta con i segni e i sintomi classici del croup, solo di rado si pone il problema della diagnosi differenziale. Tuttavia il pediatra deve essere sempre attento, perché esistono altre gravi malattie che possono presentarsi con lo stridore e con la difficoltà respiratoria.
- Epiglottite
- Tracheite batterica
- Aspirazione di corpo estraneo (tracheale; esofageo)
- Ascesso retrofaringeo
- Ascesso peritonsillare
- Edema angioneurotico
- Reazione allergica
- Difterite laringea
Oggi la diagnosi di epiglottide acuta, un’infiammazione dell’epiglottide e di altre strutture vicine, è molto rara, da quando la vaccinazione contro Haemophylus influenzae tipo b si è estesa a tutti i nuovi nati con tre dosi. L’inizio improvviso con febbre alta, lo sbavare abbondante, la grave disfagia, lo stato di ansia e la tendenza a stare seduto con la testa estesa, insieme alla tosse che non ha i caratteri della tosse abbaiante del croup, sono le manifestazioni caratteristiche dell’epiglottite. Nel caso si tratti di epiglottide o di tracheite batterica, il più importante aspetto del trattamento è il mantenimento della pervietà delle vie aeree. Bambini che hanno uno stridore secondario alla presenza di un corpo estraneo hanno una storia evidente d’inalazione o d’ingestione.
Diagnosi e prove accessorie
La diagnosi di croup è una diagnosi clinica. I punti chiave comprendono l’inizio acuto di tosse abbaiante, stridore, voce rauca e difficoltà respiratoria. I bambini possono avere febbre, anche elevata, ma non appaiono in preda a stato tossico. Non sono necessarie prove di laboratorio che confermino la diagnosi (in particolare la PCR o le colture per i virus non aiutano nel trattamento routinario acuto di un bambino con croup).
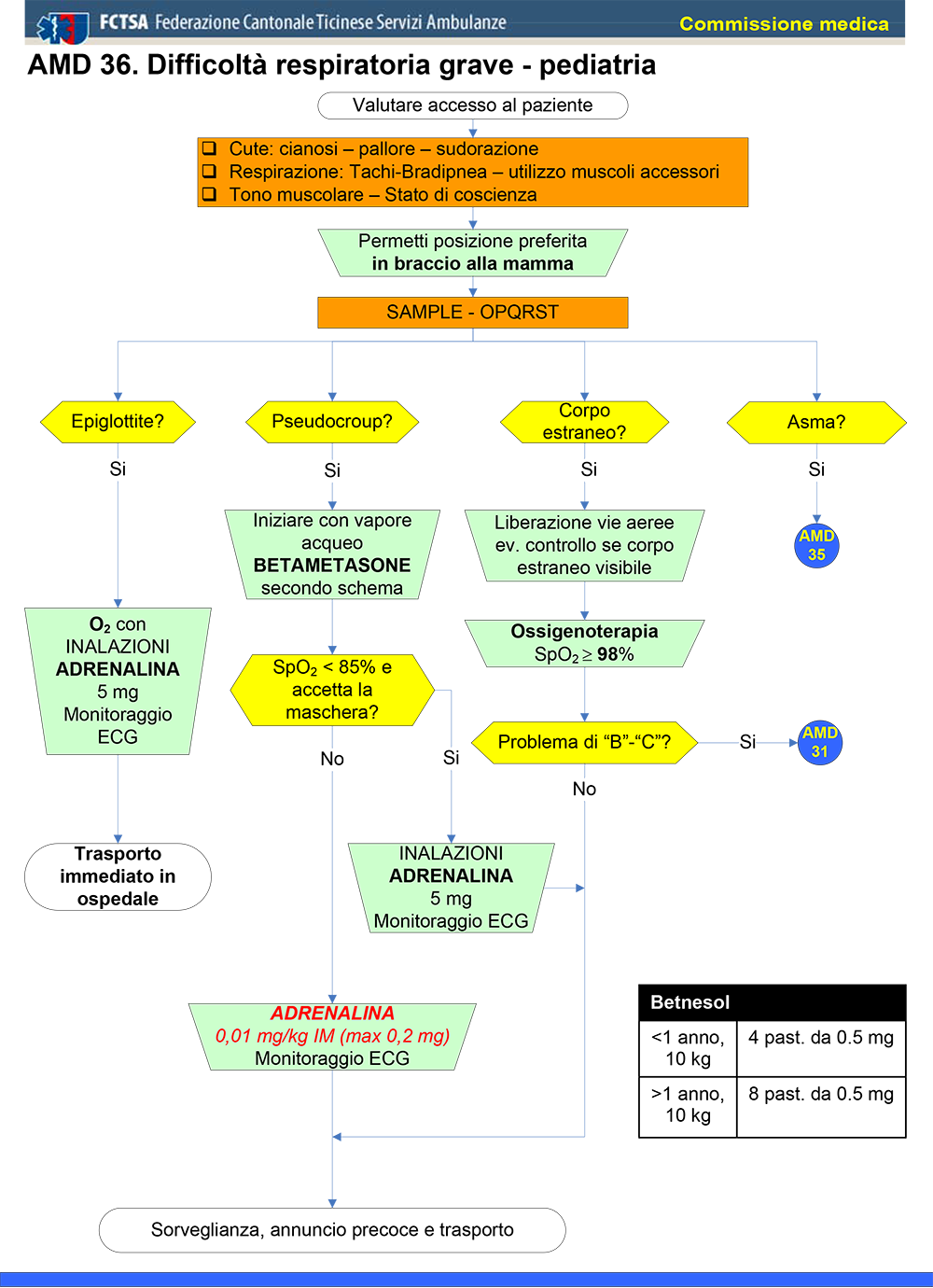
Ugualmente non sono raccomandati gli studi radiologici in un bambino che ha la clinica classica del croup e che risponde bene al trattamento. Le radiografie non sono indicate nemmeno se c’è il quadro clinico della epiglottide o della tracheite batterica. Nei bambini nei quali la diagnosi sia incerta, tuttavia, una radiografia in antero-posteriore e in laterale del collo può essere di aiuto nel porre una diagnosi alternativa: in caso di epiglottide acuta troveremo un aumento dell’epiglottide e delle pieghe ari-epiglottiche. Un ascesso retrofaringeo sarà indicato da una sporgenza del tessuto molle del faringe posteriore.
La tracheite batterica può presentare un contorno tracheale irregolare o una membrana all’interno della trachea: va ricordato tuttavia che in questi casi la radiografia può essere anche del tutto normale. Se viene deciso di eseguire una radiografia, durante tutte le manovre deve essere presente personale medico e infermieristico, abituato a risolvere i problemi di un’ostruzione delle vie aeree, che può presentarsi improvvisamente in qualsiasi momento.
Un monitoraggio cardio-respiratorio, inclusa la pulsossimetria continua, è indicato solo nelle forme molto gravi, ma non nei casi lievi, che sono la maggioranza. Bambini, affetti da croup lieve, che mostrino una bassa saturazione di ossigeno, presumibilmente hanno un interessamento polmonare, come conseguenza della loro infezione virale.
Valutazione della gravità
Dall’esame obiettivo si ricavano i dati per la valutazione della gravità. Esistono molti criteri per la valutazione della gravità, ma bisogna ricordare che queste classificazioni sono utili e necessarie quando venga eseguita una ricerca, ma non appartano nessun elemento in più nel trattamento pratico corrente del croup.
Cure generali
C’è un accordo generale nel ritenere indispensabile che i bambini con il croup siano trattati il più dolcemente possibile: il pediatra deve avere una cura speciale durante l’esame obiettivo e il trattamento, perché il bambino non abbia paura e per evitare l’insorgenza di uno stato di agitazione, possibile causa di un sostanziale peggioramento dei sintomi. E’ meglio che il bambino sia seduto fra le braccia di un genitore: questa posizione è la migliore per ridurre la paura e lo stato di agitazione.
Sebbene non vi sia alcuna pubblicazione che indichi che l’ossigeno debba essere somministrato ai bambini con i segni di difficoltà respiratoria, esiste un consenso unanime che il trattamento con ossigeno è efficace in queste circostante. L’ossigeno può essere somministrato, senza causare difficoltà nel suo uso, con una semplice apparecchiatura, tenuta a pochi centimetri dalla bocca e dal naso.
Atti medico delegati – Federazione Cantonale Ticinese Servizi Ambulanze
| Fonte: http://www.medicoebambino.com/ – Dr. Giorgio Bartolozzi |
| Fonte: http://www.fctsa.ch/ |
| Le foto presenti sul sito sono state in larga parte reperite su Internet e quindi valutate di pubblico dominio. Se i soggetti o gli autori avessero qualcosa in contrario alla pubblicazione, non avranno che da segnalarlo all’indirizzo e-mail admin@soccorritori.ch, lo Staff provvederà prontamente alla rimozione delle immagini utilizzate. |