Abbiamo sottovalutato e frainteso COVID-19 dalla sua prima apparizione.
E mentre impariamo di più, è chiaro che COVID-19 può essere più di una semplice malattia respiratoria. Si è unito alle fila di altri “grandi imitatori” – malattie che possono assomigliare a quasi tutte le condizioni.
Può essere una malattia gastrointestinale che causa solo diarrea e dolore addominale. Può causare sintomi che possono essere confusi con un raffreddore o l’ influenza . Può causare congiuntivite, naso che cola, perdita di gusto e olfatto, dolori muscolari, affaticamento, diarrea, perdita di appetito, nausea e vomito, eruzioni cutanee su tutto il corpo e aree di gonfiore e arrossamento in pochi punti.
In casi più gravi, i medici hanno anche segnalato persone con problemi di ritmo cardiaco, insufficienza cardiaca , danni ai reni, confusione, mal di testa, convulsioni, sindrome di Guillain-Barre e svenimenti , insieme a nuovi problemi di controllo dello zucchero.
Non si tratta solo di febbre e tosse, con conseguente mancanza di fiato, come tutti pensavano all’inizio. Questo rende incredibilmente difficile la diagnosi e ancora più difficile il trattamento.
“Questa è una progressione della malattia che non abbiamo mai visto per qualsiasi infezione a cui riesco a ricordare, e lo sto facendo da un paio di decenni”, afferma Joseph Vinetz, MD, uno specialista in malattie infettive alla Yale School of Medicine.
Come invade
Quando le particelle virali entrano nei nostri occhi, naso o bocca, le “spike proteins” sul virus si connettono con un recettore specifico, noto come ACE2, sulla superficie delle nostre cellule, consentendo l’ingresso. I recettori ACE2 sono un ottimo bersaglio perché si trovano negli organi di tutto il nostro corpo. Una volta che il virus entra, trasforma la cellula in una fabbrica, creando milioni e milioni di copie di sé stesso – che possono quindi essere espirate o tossite per infettare gli altri.
Al fine di eludere il rilevamento precoce, il coronavirus utilizza più strumenti per impedire alle cellule infette di chiedere aiuto. Il virus elimina le proteine che chiamano soccorso che le cellule producono quando sono sotto attacco. Distrugge anche i comandi antivirali all’interno della cellula infetta. Questo dà al virus molto più tempo per fare copie di sé stesso e infettare le aree circostanti prima che venga identificato come un invasore. Questo è uno dei motivi per cui il virus si diffonde prima che inizino le risposte immunitarie, come la febbre.
Attacco diretto
Molti con sintomi lievi o assenti sono in grado di respingere il virus prima che peggiori. Queste persone possono avere sintomi solo nelle vie aeree superiori, nel luogo in cui sono state infettate per la prima volta. Ma quando il corpo di qualcuno non riesce a distruggere il virus nel suo punto di entrata, le particelle virali marciano più in profondità nel corpo. Il virus sembra prendere qualche strada da lì, o si accampa nei polmoni, o si fa strada nel tratto digestivo, o fa una qualche combinazione di entrambe le cose.
“Esiste chiaramente una sindrome respiratoria, ed è per questo che le persone finiscono in ospedale. Alcune persone hanno una malattia gastrointestinale con diarrea, forse qualche dolore addominale, che può o meno essere associato a una malattia respiratoria”, afferma Vinetz.
Una volta che il virus è profondamente incorporato nel corpo, inizia a causare malattie più gravi. È qui che possono verificarsi attacchi diretti ad altri organi che hanno recettori ACE2, inclusi muscolo cardiaco, reni, vasi sanguigni, fegato e potenzialmente il sistema nervoso centrale. Questo può essere uno dei motivi della vasta gamma di sintomi che può causare COVID-19.
“È altamente improbabile che altri organi possano essere colpiti dall’invasione diretta senza gravi malattie”, aggiunge Vinetz.
Anche il cervello e i nervi possono cadere in preda all’attacco diretto. Kenneth Tyler, MD, presidente del Dipartimento di Neurologia presso la School of Medicine dell’Università del Colorado, avverte che attualmente l’attacco diretto al sistema nervoso centrale (SNC) è ancora in fase di elaborazione. Esistono molte vie che un virus potrebbe prendere per invadere il sistema nervoso centrale.
Una visione un po’ ‘contestata è che la perdita dell’olfatto potrebbe indicare che il nervo responsabile dell’olfatto è infetto e può trasportare il virus nel sistema nervoso centrale, incluso il cervello. “Questo può essere dimostrato che si verifica in modelli sperimentali con coronavirus non umani ed è una potenziale via di invasione per alcuni altri virus. Tuttavia, non ci sono prove fino ad oggi che dimostrino che ciò si verifica effettivamente con SARS-CoV-2”, il nome ufficiale del virus che causa la COVID-19.
I primi risultati, inclusi quelli di autopsia e biopsia, mostrano che le particelle virali possono essere trovate non solo nei passaggi nasali e nella gola, ma anche in lacrime, feci, reni, fegato, pancreas e cuore. Un caso clinico ha trovato prove di particelle virali nel fluido attorno al cervello in un paziente con meningite .
Danno collaterale che uccide
Gravi danni ai polmoni possono essere un fattore scatenante che attiva e sovra stimola il sistema immunitario attraverso una raffica di sostanze chimiche di segnalazione, note come citochine.
Il diluvio di queste sostanze chimiche può scatenare quella che viene definita una “tempesta di citochine”. Questa è una complessa interazione di sostanze chimiche che può causare la caduta della pressione sanguigna, attrarre più cellule immunitarie e infiammatorie e portare a ulteriori lesioni all’interno di polmoni, cuore, reni e cervello. Alcuni ricercatori affermano che le tempeste di citochine possono essere la causa di improvvisi scompensi, portando a malattie critiche nei pazienti COVID-19.
Una nuova scoperta suggerisce che potrebbe esserci un altro colpevole mortale. Molti medici stanno scoprendo che la coagulazione anormale, nota come trombosi, può anche svolgere un ruolo importante nel letale COVID-19. I medici vedono coaguli ovunque: coaguli di grandi vasi, tra cui trombosi venosa profonda (TVP) nelle gambe ed emboli polmonari (EP) nei polmoni; coaguli nelle arterie, causando colpi; e piccoli coaguli in piccoli vasi sanguigni negli organi di tutto il corpo. I primi risultati dell’autopsia mostrano anche coaguli ampiamente sparsi in più organi.
Adam Cuker, MD, ematologo presso l’Ospedale dell’Università della Pennsylvania, specializzato in disturbi della coagulazione, afferma che questi coaguli si verificano a ritmi elevati anche quando ai pazienti sono somministrati anticoagulanti per la prevenzione del coagulo. In uno studio olandese, il 31% dei pazienti ricoverati in ospedale con COVID-19 ha avuto coaguli durante somministrazione di anticoagulanti.
Potrebbe essere che il tasso di eventi trombotici sia addirittura superiore a quello che riconosciamo veramente. ” Sebbene la ragione della coagulazione non sia ancora chiara, sembra giocare un ruolo molto più grande nella morte di quanto precedentemente inteso.
Oltre ai danni collaterali causati dalle tempeste di citochine e dalla coagulazione, altre cose come la bassa pressione sanguigna derivante da una grave malattia, bassi livelli di ossigeno, uso del ventilatore e trattamenti farmacologici stessi possono danneggiare tutti gli organi del corpo, inclusi cuore, reni, fegato, cervello e altri organi.
Arma a doppio taglio
Anche se i ricercatori imparano ogni giorno di più sul virus e su come e dove attacca il corpo, anche il trattamento orientato verso questi obiettivi pone problemi significativi. Molti farmaci comportano il rischio di distruggere il delicato equilibrio che consente al corpo di aiutare a combattere la malattia o a gestire l’infiammazione.
Il recettore ACE2 che il virus utilizza per entrare nelle cellule è un sistema chiave nel ridurre l’infiammazione e ridurre la pressione sanguigna. Prendere di mira o il blocco di questo recettore come strategia di trattamento per prevenire l’ingresso virale nelle cellule può effettivamente peggiorare la pressione sanguigna, aumentare il rischio di insufficienza cardiaca e lesioni renali e aumentare l’infiammazione che può peggiorare la lesione polmonare.
I farmaci che mirano alla risposta immunitaria per abbassare il rischio di una tempesta di citochine possono anche attenuare la risposta immunitaria, rendendo difficile uccidere il virus a lungo termine.
L’uso di farmaci per prevenire la coagulazione può finire per causare gravi emorragie.
Cuker sottolinea che “non abbiamo una buona lettura del rischio di coagulazione… abbiamo prove limitate sul rischio di coagulazione… abbiamo zero prove sul rischio di emorragia in questi pazienti, ed è una vera priorità capire questo rischio, soprattutto perché una delle nostre strategie per trattare la coagulazione è l’aumento dell’anticoagulazione”.
È probabile che il tempismo sia fondamentale nelle strategie di trattamento. Ad esempio, i pazienti potrebbero aver bisogno di un farmaco per potenziare il sistema immunitario nella fase iniziale della malattia, e poi uno per comprimerlo se la malattia progredisce e i marker delle citochine iniziano a salire.
Solo la punta dell’iceberg
Cuker afferma “sappiamo sulla coagulazione” ma quando si tratta di COVID-19 “è solo la punta dell’iceberg”.
Sanober Amin, MD, PhD, un dermatologo in Texas, è d’accordo. Sta monitorando la grande varietà di scoperte sulla pelle che i dermatologi di tutto il mondo hanno notato sui social media.
Recentemente ha pubblicato immagini sui social media che mostrano l’ampia varietà di reperti cutanei che ha visto e di cui ha sentito parlare. Il suo post ha ricevuto una risposta massiccia. Amin dice che “i dermatologi di tutto il mondo, dalla Turchia alla Francia, dal Canada agli Stati Uniti, stanno condividendo informazioni sulle eruzioni cutanee che hanno osservato nelle persone con COVID-19”.
Alcune eruzioni cutanee sembrano essere coerenti con quello che viene chiamato un esantema virale, che è un termine per un’eruzione cutanea generale che può verificarsi con quasi tutti i virus. Ma, Amin dice, “alcuni risultati della pelle sono più coerenti con la coagulazione superficiale nei vasi sanguigni vicini alla pelle”.
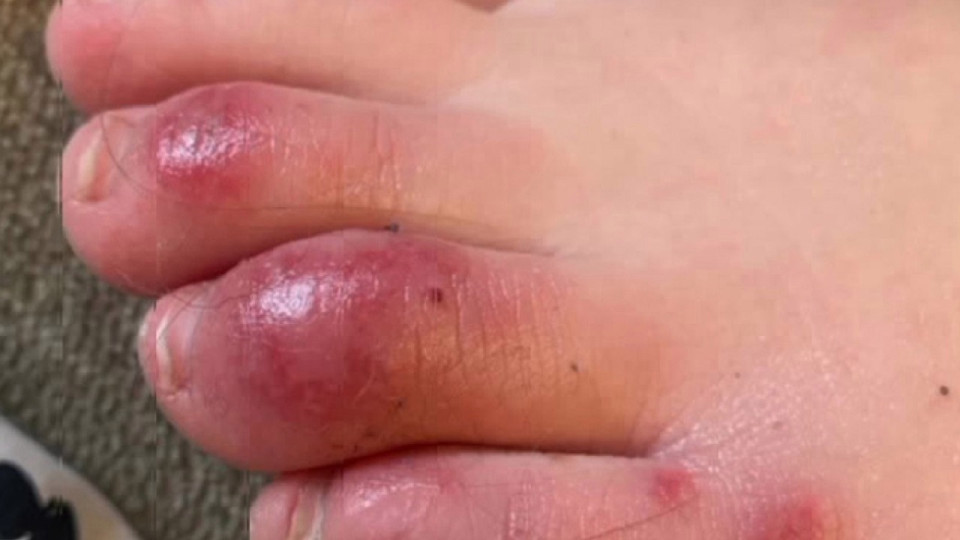 Questo è ciò che alcuni hanno iniziato a chiamare “dita dei piedi COVID”, chiamato anche pernio. I dermatologi stanno vedendo più casi di questi piccoli grumi nelle dita dei piedi e delle dita, specialmente nei bambini.
Questo è ciò che alcuni hanno iniziato a chiamare “dita dei piedi COVID”, chiamato anche pernio. I dermatologi stanno vedendo più casi di questi piccoli grumi nelle dita dei piedi e delle dita, specialmente nei bambini.
È difficile sapere quali condizioni della pelle sono correlate al COVID-19 perché molte persone senza sintomi “tipici” non vengono testate, dice Amin. I ricercatori dovranno ancora capire quali sintomi possono essere causati dal virus e quali possono essere solo i primi risultati non correlati.
Domande senza risposta
Per ora, molte delle informazioni che abbiamo sui sintomi di COVID-19, provengono da pazienti ospedalizzati che sono gravemente malati quando cercano assistenza e potrebbero non essere in grado di condividere informazioni sui primi segni e sintomi che potrebbero aver avuto.
A causa del ritardo nei test negli Stati Uniti, non conosciamo ancora fino in fondo l’aspetto delle versioni lievi e moderate della malattia o gli effetti della malattia sulle persone che hanno molti sintomi ma non sono abbastanza malate per essere ricoverate in ospedale.
Una questione aperta è quali possano essere gli effetti a lungo termine per i sopravvissuti. Che aspetto ha la vita dopo essere stato attaccato a un respiratore o aver improvvisamente bisogno di una dialisi? Vedremo una diminuzione della funzione cardiaca, polmonare e renale che è duratura e permanente, o i pazienti alla fine si riprenderanno?
Inoltre non sappiamo come le persone elimineranno le infezioni. Se il nuovo coronavirus finisce per essere un’infezione acuta, come altri coronavirus, la maggior parte delle persone guarite dovrebbe sviluppare almeno un’immunità a breve termine. È anche possibile che il virus possa persistere come un’infezione latente, come la varicella , che giace dormiente nel corpo, solo per riemergere periodicamente come fa l’ herpes zoster o diventare un’infezione cronica, come l’ epatite B , che vive all’interno del corpo per un periodo prolungato di tempo, causando danni a lungo termine.
“Sarà sicuramente un’infezione acuta … non c’è modo di sapere se sarà latente o cronica.” “Si vedrà…”, dice Vinetz.
| Fonte: https://www.medscape.com/ – Traduzione Matteo Poggiali |
| Le foto presenti sul sito sono state in larga parte reperite su Internet e quindi valutate di pubblico dominio. Se i soggetti o gli autori avessero qualcosa in contrario alla pubblicazione, non avranno che da segnalarlo all’indirizzo e-mail admin@soccorritori.ch, lo Staff provvederà prontamente alla rimozione delle immagini utilizzate. |



